Der folgende Einzelfall soll verdeutlichen, dass es viele Menschen gibt, denen aus ärztlicher Sicht zu einer Operation geraten wird, obwohl die aufgetretenen Probleme durch eine differenzierte funktionelle Diagnostik (den Begriff erläutere ich später) sowie spezifisches Training lösbar sind. Selbstverständlich ist nicht jeder Fall gleich und der Weg zur OP kann auch die letzte Lösung sein. Jedoch möchte ich Hoffnung geben, denn es kann sich durchaus lohnen wenigstens 8-12 Wochen in gezieltes Training zu investieren, da der Körper ein unglaubliches Potenzial zur Selbstregulation hat. Der entscheidende Punkt für einen Erfolg ist, dass er die richtigen Dinge dafür benötigt.
Das Fallbeispiel – Susanne
Diagnose und Symptomatik
Susanne kam zu mir mit der Diagnose „Bandscheibenvorfall und Spinalkanalstenose in der Halswirbelsäule“. Symptome waren eine zunehmende Steifigkeit des Halses bei diversen Bewegungen, gelegentlich Kopfschmerzen, manchmal kribbelnde Erscheinungen im linken Arm. Das, was sie jedoch am meisten gestört hat, war, dass ihr linker Arm nur noch ein subjektives Kraftlevel von ca. 50-60% hatte. Einfachste Anforderungen, wie z.B. eine schwerere Tür aufstoßen, waren nur noch mit Kompensationen möglich. Auch die feinmotorischen Bewegungen waren in Mitleidenschaft gezogen, so konnte sie z.B. kein Wasser aus einer Flasche in ein Glas gießen, ohne unkontrollierbares Zittern der linken Hand wahrzunehmen.
Der erste Schreck – das MRT und Meinungen der Ärzte
Wenn man sich nun den MRT Befund anschaut, liest man „Bandscheibenvorfall“ und „Spinalkanalstenose“, also sowohl ein Austritt des Bandscheibenkerns in den hinteren Zwischenwirbelraum, als auch eine Verengung des Wirbelkanals an sich. Von den Ärzten, die Susanne befragt hat, lieferten einige die Empfehlung zur OP, andere wiederum meinten, sie könnte es auch noch eine Weile mit Physiotherapie probieren und schauen, ob sie mit den Einschränkungen in Halswirbelsäule und Arm leben kann.
Zunächst einmal einige Worte zum Befund: wenn man Wörter hört wie z.B. „Spinalkanalstenose“ und man dazu das MRT Bild sieht, und erklärt bekommt, wo die Nerven eingeengt werden und welche Strukturen alle beschädigt sind, ist es dann nicht völlig natürlich, dass man sich in dem Moment als verletzlich und fragil ansieht und erstmal Angst hat? Auch liegt schnell der Schluss nahe, die erkennbaren Schäden auf dem Bild sind die direkte Ursache für die leidigen Beschwerden. Hier ist die verbale und nonverbale Kommunikation des Arztes das entscheidende Tool im Umgang mit den Patient*innen.
Bildgebende Befunde müssen IMMER mit weiteren Infomationen abgeglichen werden, sie sind in den allermeisten Fällen keine hinreichende Erklärung für die Symptome von Menschen. Das liegt daran, dass „abnormale“ Befunde im MRT Bild doch garnicht so abnormal sind: es gibt mittlerweile mehrfach wissenschaftliche Untersuchungen, die nachweisen konnten, dass beinahe jeder Mensch Abnutzungserscheinungen und Verletzungen sowie Schiefstellungen im Bewegungsapparat haben, jedoch die meisten nicht symptomatisch sind. So beträgt die Chance, mit über 30 Jahren bereits einen Bandscheibenvorfall zu haben, bereits über 40%, ab 50 Jahren schon über 60%.
Das heißt, dass die Veränderungen, die wir auf dem MRT Bild sehen, in den meisten Fällen auch vor der Symptomatik schon da gewesen sind, unabhängig von aktuellen Symptomen. Schmerzen und Einschränkungen haben meist keinen ursächlichen Zusammenhang mit Veränderungen, die im MRT zu sehen sind.
Im folgenden Infokasten sehen Sie eine Auswahl an Studien zu dem Thema:
Hier sehen Sie Studien zum Thema "Asymptomatische MRT - Befunde"
Wenn der Arzt, primär ausgehend vom MRT Bild, direkt eine Operation in Erwägung zieht, sollten Ihre Alarmglocken angehen. Glücklicherweise war Susanne in der Situation, mehrere Ärzte befragen zu können, darunter Neurochirurgen und Sportorthopäden, und nicht jeder wollte direkt das Skalpell herausholen.
Über unser Bewegungssystem sind zwei wesentliche Tatsachen schon längst wissenschaftlich klar untersucht und in vielen Praxisbereichen erfolgreich erprobt:
1. der menschliche Körper ist ein enorm anpassungsfähiger Organismus, der nahezu aus jeder Lage heraus stärker wird, wenn man ihn entsprechend reizt (trainiert). Dies gilt für den Bewegungsapparat, aber auch Organe, das Atemsystem, das Kreislaufsystem, das Lymphsystem, usw.
2. das menschliche Gehirn ist höchst plastisch, es passt sich täglich an die gegebenen Reize an und kann ALLES erlernen, von Schmerzempfinden hinzu komplexen Bewegungen, neue Denkmuster, Regulierung von Emotionen, strategisches Handeln, einfach alles. (ein interessantes Buch zum Thema finden Sie HIER).
Vor dem Hintergrund ist es äußerst schade, dass es mittlerweile nicht zum Standard gehört, dass Patient*innen vom Arzt fachliche Empfehlungen zum Training für ihr individuelles Anliegen bekommen. Das liegt unter anderem aber auch daran, dass Ärzte darin nicht ausgebildet werden. Um das Thema nicht zu weit auszuführen, hier ein weiterführender Link zum klassischen Umgang mit Beschwerden am Bewegungsapparat: klicken Sie HIER.
Susanne hatte glücklicherweise einen Physiotherapeuten, der ihre Beschwerden ebenfalls ganzheitlich behandelt hat, und aktives Training in ihren Therapieprozess eingefügt hat. Leider ist dies nicht selbstverständlich.
Die erweiterte Anamnese und differenzierte funktionelle Diagnostik
Anamnese
Was haben wir also gemacht? Zunächst eine umfangreiche Aufnahme der Verletzungs- und Gesundheitsvorgeschichte, denn jedes Ereignis in der Vergangenheit kann den Körper bis zum aktuellen Tag beeinflussen. Die Vorgeschichte sollte im zeitlichen Verlauf aufgeschrieben werden, gern auch in einer Zeitlinie als Übersicht, dann kann mann eventuelle Zusammenhänge schneller erkennen. Welche Stürze hattest du in der Vergangenheit? Wie bist du gefallen? Hattest du schon einmal einen Autounfall? Narben? Operationen? All diese Fragen sind sehr wichtig. Wie ist dein mentaler Status? Wie sehr gestresst fühlst du dich? Wie ernährst du dich? Sind im Lifestyle oder in der Verletzungsvorgeschichte vlt. wesentliche Faktoren, die z.B. die allgemeine Muskelspannung erhöhen, oder das Entstehen einer funktionellen Störung begünstigen, ist es absolut entscheidend diese vorab schon zu wissen.
Im Folgenden beschreibe ich die Inhalte, die aus meiner Sicht eine differenzierte funktionelle Diagnostik ausmachen. Das sind wesentliche Untersuchungsmethoden, die zusammen ein klares Bild darüber geben können, welche Funktionen auf neuronaler, mechanischer und struktureller Ebene nicht optimal sind.
Mit einer gezielten funktionellen Diagnostik, abgestimmt auf die Situation und das Ziel, kann ein enormes Potentialfeld erreicht werden: die Erkennung von sogenannten sub-klinischen Defiziten. Mehr dazu am Ende des Artikels.
Screening funktioneller Bewegungen
Danach haben wir uns Basisbewegungen wie z.B. das Anheben des Arms über Kopf oder das Händeschütteln angeschaut, um Informationen über eventuelle Auffälligkeiten zu sammeln. Bei mehreren simplen Bewegungen zeigte sich ein leichtes Zögern, und eine etwas langsamere Geschwindigkeit, als für die Bewegungen erwartet. Das erste Zeichen für eine gestörte Bewegungssteuerung.
Palpation von Muskel- und Fasziengewebe
Die Palpation, also das systematische Tasten von Weichgewebe, ist ein weiterer essentieller Baustein, um richtige Entscheidungen in Training und Therapie zu treffen. Dysfunktionen können überall vorliegen, doch die Strukturen, die am meisten Probleme machen, sind zu 95% hyperton (haben eine hohe Grundspannung), manche auch hypersensibel (überaktive Reaktion auf Druck oder Berührung). Des Weiteren müssen die Gleiteigenschaften der Faszienschichten erfasst werden, auch sie geben wertvolle Informationen darüber, welche Teile der Bewegung evtl. gestört sind. In Susannes Fall haben wir mehrere Bereiche gefunden, die auffällig waren, darunter die linke Halswirbelsäule, der Plexus Brachialis (großes Nervengeflecht im Oberkörper, siehe Bild) und der Unterarm, der durch ältere Verbrennungsnarben gestört war.

Das gezielte Untersuchen des Weichteilgewebes und faserspezifisches Muskeltesten als Kernelement meiner Arbeit.
Sensorisches Testen der Rezeptoren auf der Haut
Die Haut als größtes in Verbindung mit der Außenwelt stehendes Organ kann besonders an Stellen verändert sein, die einmal verletzt waren. So fanden wir an Susannes linkem Unterarm, dass die Wahrnehmung von spezifischen Reizen (in dem Fall spitz, stumpf) herabgesetzt ist. Mehr zu dem Thema in meinem Artikel über Narben, klicken Sie HIER.
Faserspezifische Muskelfunktionstests
Dann testeten wir die simple Reaktion des neuromuskulären Systems, in verschiedenen Winkeln Muskelfasern anzusteuern, um meinem manuellen Widerstand entgegenzuhalten (faserspezifische Muskelfunktionstests, mehr zum Thema in meinem Artikel HIER). Es zeigte sich ein klares Bild: multiple Bewegungsformen waren von Kopf bis Fuß inhibiert, also gehemmt. Nicht nur der linke Arm (inkl. Hand, Ellenbogen, Schulter, Schulterblatt) war in mehreren Bewegungsrichtungen nicht in der Lage, auf einen leicht steigernden Widerstand zu antworten, sondern ebenfalls die gesamte linke Körperhälfte konnte im Stand nicht stabilisieren, wenn ich den Körper zur Seite geschoben habe. Dies deutet auf eine globale Störung hin, also eine Störung, die den gesamten Körper betreffen kann (in dem Beispiel die komplette linke Seite). Nahezu jeder Muskeltest war weich wie Butter in meinen Händen, jedoch nur auf der linken Seite. Warum war die linke Seite gehemmt? Dazu gab es mehrere Gründe: einerseits eine Kompression der Halswirbelsäule und mehrere Einengungen der Nerven im Verlauf (siehe nächster Punkt) und die sensorische Störung der Brandnarben am Unterarm (siehe letzter Punkt).
Test auf Nerve Entrapment-Points (Nervenkompressionspunkte)
Probleme wie z.B. Kraftverlust, mangelnde Koordination oder sensorische Erscheinungen in den Gliedmaßen wie Stechen, Kribbeln, Wärme & Kälte oder Wahrnehmungsverlust können durch verschiedene Störungen ausgelöst werden. Neben den typischen radikulären, also Nervenwurzel-bedingten Erscheinungen, können Nerven im weiteren Verlauf bis in die Extremitäten eingeengt oder irritiert werden. Dies geschieht vor Allem durch inhibierte, also gehemmte Muskulatur, da diese schlechtere Gleiteigenschaften zu den umgebenden Myofaszien hat – dadurch ist die Wahrscheinlichkeit für eine Irritation oder Einengung (Kompression) der Leitungsbahnen dort höher.
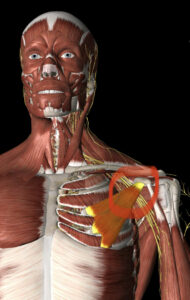
Wenn Kraftverlust oder Wahrnehmungsstörungen in den Armen auftreten, sind nicht nur die Wirbelkörper von Bedeutung. Oftmals besteht zusätzlich eine Nerveneinengung im späteren Verlauf. Im Bild ist der kleine Brustmuskel markiert, der das größte Nervengeflecht für die Arme direkt darunter einengen kann.
Wir fanden mehrere Punkte, an denen der Nervenverlauf komprimiert war: die Gelenke der oberen Halswirbelsäule, die hintere Muskulatur der linken Halswirbelsäule, der kleine Brustmuskel, die hintere Schulterkapsel, sowie einen Punkt im Unterarm.
Tests der Aktivität im Kleinhirn (Zerebellum)
Mittels funktionellen Tests aus der Neurologie kann man sofortige Rückschlüsse darüber bekommen, wie bestimmte Gehirnregionen den Rumpf oder die Extremitäten ansteuern, also wie aktiv sie momentan sind. Kleinhirntests sind von herausragender Bedeutung, weil der Körper für jede Bewegung eine gut abgestimmte Koordination benötigt, sowie eine gute Fehlerkorrektur, wenn Bewegungen nicht gut laufen. Genau dafür ist das Kleinhirn zuständig, ein kleiner Teil unseres Gehirns, mit mächtiger Bedeutung. Das Kleinhirn hat zwar nur 10% des Hirnvolumens, aber 50% ALLER Nervenzellen des gesamten Gehirns! (siehe Bild)
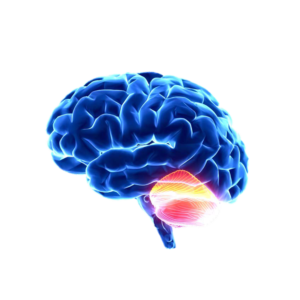
Das Kleinhirn hat zwar nur 10% des Hirnvolumens, aber insgesamt die Hälfte aller Nervenzellen. Das unterstreicht die wesentliche Bedeutung von komplexen Bewegungsformen für die Gesundheit, denn nur unter komplexen Bewegungsformen und ständiger Fehlerkorrektur wird das Kleinhirn aktiv.
Kleinhirntests sind in der Regel schnell wechselnde Bewegungen, oder Präzisionsbewegungen nach standardisierten Vorgaben. Bei mehreren Kleinhirntests fiel auf, dass die Koordination der linken Hand und Finger eingeschränkt ist, sie ließen sich weniger rhythmisch, weniger ausdauernd, weniger präzise und nur mit mehr Fehlern als auf der rechten Seite bewegen.
Im folgenden Video sehen wir den sogenannten ABC-Test. Dies ist ein Test für alle Anteile des Kleinhirns. Das Ziel ist immer, die Nasenspitze mit den Fingerspitzen zu berühren, und dabei so schnell und präzise wie möglich zu sein. Wenn ich nicht gerade filme, berühre ich die jeweiligen Fingerspitzen kurz vorher, sodass der- oder diejenige nicht weiß, welcher Finger als nächstes kommt. Dann wird beobachtet, wie gut die Bewegungen durchführbar sind, und ob Unterschiede in der Seitigkeit auffallen, insbesondere in der Bewegungsgeschwindigkeit, -präzision, aber auch ob Ausweichbewegungen auftreten, und wie „schwer“ das subjektive Empfinden ist.
Was sieht man? Zunächst ist bei der linken Hand auffällig, dass die Bewegungen insgesamt etwas langsamer sind als rechts. Des Weiteren ist die Präzision nicht ganz optimal, die Finger erwischen die Nasenspitze nicht genau genug. Der Körper versucht die verringerte Wahrnehmung und Kontrolle der linken Extremität auszugleichen, in dem er den Hals nach links bewegt, der eigentlich still sein soll. Auch am Ende der Bewegung ist ein entscheidender Punkt auffällig: ein sogenannter terminaler Tremor. Die Hand fängt an zu zittern, wenn die Fingerspitzen kurz vor der Nasenspitze sind. Das ist auf der rechten Seite auch zu sehen, aber links in größerem Maße. Das sind alles Zeichen für ein unteraktives Kleinhirn auf der (primär) linken Seite.
Was haben wir gemacht? Wie sah das Training aus?
Zusammenfassend ergibt sich aus funktioneller Sicht also folgender Status:
- Unsichere / zögerliche Bewegungen
- Kompression der oberen Halswirbelsäule mit Auswirkungen auf die Nervenleitung
- Einengung / Irritation mehrerer Nervenäste im peripheren Verlauf (insbesondere Nervus Radialis, Nervus Medianus, Nervus Ulnaris, Nervus Axillaris)
- Sensorische Störungen des Empfindens am linken Unterarm durch die alte Verbrennungsnarbe
- Unteraktivität im linken Kleinhirn
Daraus ergeben sich die Muskelhemmungen und die Veränderungen im Tonus des Weichgewebes (Muskeln, Faszien), das verändert wiederum die Sensorik, da weniger aufsteigende Signale zum Gehirn geleitet werden. Durch den Stabilitätsverlust wird die obere Halswirbelsäule jedoch noch mehr komprimiert (Schutzmuster vom Nervensystem, es will immer Stabilität schaffen). Durch die schlechtere Sensorik auf der linken Seite und den daraus resultierenden Mindergebrauch (weniger Bewegung, weniger Spüren, weniger Kraftreize, weniger Gelenkstimulation, usw.) wird diese Kaskade nur noch mehr angetrieben. Der Kraftverlust bringt weitere Kompensationen mit sich: die vordere Schulter wird überbenutzt (klassisches Kompensationsmuster im Schultergürtel), somit entsteht wieder mehr Spannung auf dem Plexus Brachialis, was wiederum die Sensorik verschlechtert, und so weiter.
Folgende Maßnahmen haben wir ergriffen, um die Dysfunktionen zu lösen:
- Dekompression der Halswirbelsäule
- Release / Lösen der hyperaktiven Strukturen (Linke HWS – Strecker, kurze Brustmuskulatur, hintere Schulterkapsel) mit anschließender Aktivierung der am meisten inhibierten Muskeln (Schulterblatt-stabilisatoren und intrinsische Griffmuskeln)
- Stimulation der Rezeptoren auf der Verbrennungsnarbe des linken Unterarms
- Aktivierung des linken Kleinhirns durch komplexe Bewegungen, hier haben wir Achterkreise mit einzelnen Fingern geübt, sowie Handgelenks-Bewegungen, die viel Präzision und Aufmerksamkeit erfordern. Vorher haben wir noch über Vibration die generelle Wahrnehmung der Handwurzelknochen und Finger vergrößert.
- alle oben genannten Tests sowie die ersten Trainingsmaßnahmen sind in einer Einheit (Dauer 2h) entstanden
Im nächsten Video sehen wir, welche Ergebnisse noch in der ersten Interventionen zu sehen waren. Als Re-Test haben wir den ABC-Test benutzt, um zu sehen, wie das Nervensystem auf die neuen Reize reagiert. Bei verbesserter Bewegungsqualität, egal auf welcher Ebene, spricht das dafür, dass der Körper mehr davon benötigt.
Wie im Video zu sehen ist, verbesserte sich die Bewegungsqualität sofort nach den ersten Trainingsmaßnahmen.
- schnellere Initiierung der Bewegungen –> schnellere Verarbeitung
- deutlich schnellere Bewegungsdurchführung –> mehr Sicherheit, bessere Wahrnehmung
- keine Ausgleichbewegungen der Halswirbelsäule, der Kopf bleibt still
- deutlich bessere Präzision
- geringerer Tremor
In dem Fall hat das Nervensystem also mit positivem Output reagiert, das heißt, dass die entsprechend gesetzten Reize biopositiv wirken, ihre Schwelle ist genau richtig. In diesem Zustand kann das Gehirn lernen und die „neuen“ Bewegungsformen besser abspeichern, es werden auch keine Schutzmuster gebildet.
Dies zeigte sich ebenfalls darin, dass die Beweglichkeit im ganzen Körper direkt nach den Übungen besser war, die überaktiven Muskeln viel weniger Spannung aufwiesen, und die Stabilität in der linken Körperhälfte, gemessen an den Muskeltests, deutlich größer war. Der Kopf fühlte sich ebenfalls leichter an, die Halswirbelsäule war viel freier.
Wie ging es weiter?
Über ca. 3 Wochen hat Susanne ihre Hausaufgaben gemacht, mit ca. 10-15min Training am Tag. Inhalte waren genau die Dinge, die wir in der ersten Session getestet hatten: Dekompression der Halswirbelsäule, Lösen der überaktiven Muskeln, Aktivierung der unteraktiven Muskeln, dann das Stimulieren des linken Unterarms und Aktivieren des linken Kleinhirns durch Hand- und Fingerübungen.
Innerhalb von wenigen Tagen merkte sie bereits spürbare Verbesserungen im Alltag, die Kraft kam zurück, der Körper war nicht mehr im Schutzmodus.
In einer zweiten Einheit kümmerten wir uns dann um die nächsten Schritte: die Kompensationsmuster waren weg, der Hals war frei, die Kraft war zu 90% wieder hergestellt. Die Wahrnehmung auf dem linken Unterarm war nahezu seitengleich. Nun ging es nochmal um das Kleinhirn: damit das Gehirn den verbesserten Zustand weiter ausbauen kann, benötigt es noch mehr neue Bewegungsreize. Wir haben somit nochmal neue Varianten ins Training integriert, die die Bewegungskoordination der linken oberen Extremität herausfordern. Mit gutem Erfolg: auch in den Wochen nach der zweiten Einheit stellten sich nochmal Verbesserungen ein, Susanne konnte wie gewohnt alle Dinge im Alltag erledigen, und mit gezieltem Krafttraining den Arm auch unter höheren Lasten wieder auf Vordermann bringen. Das Kribbeln im Arm ist nicht mehr vorhanden, die Hand zittert nicht mehr beim Eingießen von Wasser. Der Hals ist frei beweglich und ohne Schmerz.
Fazit
Das Fallbeispiel von Susanne verdeutlicht sehr gut, weshalb eine differenzierte funktionelle Diagnostik von großer Bedeutung ist: all die Auffälligkeiten zur Bewegungsqualität, die in dem Fall zu sehen waren, würden aus Sicht eines Arztes nicht in den Blickpunkt geraten. Warum ist das so? Die klassische schulmedizinische Ausbildung ist zunächst nicht darauf ausgelegt, funktionelle Probleme zu identifizieren, für die der Bewegungsapparat im Zusammenspiel betrachtet werden muss. Dort geht es primär um die Identifikation bzw. Diagnostik von größeren, pathologischen Zuständen (wie z.B. einem Bandscheibenvorfall) und deren Bekämpfung mittels entweder Technologie oder Medikamenten, evtl. erweitert durch physiotherapeutische Maßnahmen.
Wenn man sich also anschaut, welcher Protagonist im Gesundheitssystem welche Dinge tut – ist es völlig klar, dass viele der Fälle, zu denen auch der von Susanne gehört, nicht hinreichend erfolgreich ausgehen. Der Arzt sucht primär nach Störungen, die schon so groß sind, dass sie pathologisch auffallen, ausgehend von medizinischen Leitlinien und Definitionen für Erkrankungen und Verletzungen. Dazu kommt, dass er meist nicht die Zeit hat, sich mit komplexeren, funktionellen Zusammenhängen auseinanderzusetzen, weder für sich selbst, noch mit den Patient*innen. Der Physiotherapeut hat im besten Fall extra Ausbildungen genossen, und kennt sich mehr mit funktionellen Zusammenhängen aus, dann aber auch meist nicht mit der Bewegungssteuerung und praktisch angewandter Neuroanatomie. Selbst wenn er es könnte, hätte er pro Patient durchschnittlich 20min Zeit.
Letztlich steht der Patient / die Patientin mit all seinen Empfindungen und Gedanken (die wir bisher nur spärlich angesprochen haben, aber ebenfalls einen immensen Einfluss haben) in der Mitte dieses Gefüges. Umso wichtiger ist es, diese Art der Bildungsarbeit zu leisten und Menschen aufzuklären, darüber wie ihr Körper funktioniert.
Inhibierte Muskeln, ein leichtes Zittern der Hand oder Finger, Spannungsempfinden an diversen Körperstellen, reduzierte Beweglichkeit, eingeschränkte Wahrnehmung. Sind das Dinge, die SIE als Einzelperson beschäftigen? Ich hoffe es, denn soviel sollte Ihnen Ihr Körper Wert sein, er ist Ihr einziges zuhause, das sie haben. All diese Dinge jedoch sind aus medizinischer Sicht eben nur subklinische Defizite.
Im vorliegenden Fall waren es genau die Ressourcen, die Susannes Körper wieder aktivieren musste, um in einen besseren Zustand zu kommen, und die Symptome sind nicht mehr nötig, um den Körper daran zu erinnern.
